Chirurgie radicale
CANCER DE LA PROSTATE
Vue d’ensemble
La chirurgie est fréquemment utilisée pour traiter le cancer de la prostate. On y a recours pour tenter de guérir le cancer en enlevant complètement la tumeur ou pour atténuer les symptômes urinaires.
Le type de chirurgie pratiqué dépend principalement du stade de votre cancer ainsi que d’autres facteurs comme votre âge, votre état de santé général et votre espérance de vie si vous êtes traité. Les effets secondaires de la chirurgie dépendent du type d’intervention effectué.
Les types de chirurgies
Prostatectomie radicale
La prostatectomie radicale est l’intervention chirurgicale la plus courante pour traiter un cancer de la prostate localisé à faible risque, à risque intermédiaire ou à haut risque de progression. C’est une chirurgie majeure offerte aux hommes en bonne santé.
La prostatectomie radicale consiste à enlever complètement votre prostate et une partie des tissus qui l’entourent, y compris vos vésicules séminales (petites poches contenant du liquide qui permet de nourrir vos spermatozoïdes). Elle est généralement pratiquée dans le but de guérir votre cancer de la prostate, car elle peut enlever toutes les cellules cancéreuses. Elle peut être utilisée en combinaison avec d’autres traitements, p. ex., chirurgie suivie de radiothérapie, s’il y a lieu.
Curage ganglionnaire pelvien
On peut parfois soigner par chirurgie votre cancer de la prostate dont la propagation vers vos ganglions lymphatiques du bassin est seulement microscopique. Comment savoir si votre cancer s’est propagé vers vos ganglions? Grâce aux techniques d’investigation modernes, il est rare qu’on doive attendre l’opération pour s’apercevoir que le cancer est trop étendu pour pouvoir pratiquer la prostatectomie.
Cela dit, si votre cancer est plutôt agressif et que l’option retenue est la chirurgie radicale, votre chirurgien retirera vos principaux groupes de ganglions lymphatiques du bassin lors de l’opération. Il n’est pas nécessaire de les retirer si vous présentez un cancer à risque faible de progression.
Résection transurétrale de la prostate
Contrairement à la prostatectomie radicale où l’on enlève votre prostate et sa capsule, la résection transurétrale de la prostate (RTUP) consiste à retirer du tissu interne de votre prostate en passant par votre urètre, tout en laissant la capsule de votre prostate en place. Il s’agit de l’intervention chirurgicale la plus courante pour l’hypertrophie bénigne de la prostate (HBP ou prostate volumineuse).
En général, on pratique une résection transurétrale de la prostate (RTUP) pour soulager les troubles urinaires causés par une prostate qui a augmenté de volume et qui comprime l’urètre. Elle est également utilisée comme traitement palliatif afin de dégager l’obstruction des voies urinaires chez les patients ayant un cancer de la prostate avancé ou qui ne sont pas assez en forme pour subir une chirurgie radicale.
Est-ce pour vous
Vous pouvez opter pour cette chirurgie:
- si vous êtes atteint d’un cancer au stade précoce qui ne s’est pas propagé hors de la prostate (stade 1 ou 2)
- si vous êtes atteint d’un cancer qui s’est propagé localement hors de la prostate (stade 3)
- si vous avez une espérance de vie d’au moins 10 ans
- si vous êtes âgé de moins de 75 ans, mais ce facteur dépend de chaque individu
- si votre état de santé permet de subir une anesthésie et une chirurgie
Facteurs justifiant ce choix
La prostatectomie radicale est utile aux stades précoces du cancer, lorsque ce dernier est confiné à votre prostate. Les chances de guérison sont alors excellentes. Elle offre une grande probabilité de survie à long terme (plus de dix ans).
- Toutefois, il s’agit du traitement le plus agressif et, par conséquent, il comporte un plus grand risque d’effets secondaires. La prostatectomie radicale constitue une chirurgie majeure.
- Plus vous êtes jeune et en bonne santé, plus il a de chances de se rétablir avec succès. En songeant à recourir à la chirurgie, il faut tenir compte de ses effets sur votre vie quotidienne et évaluer avec attention les avantages et les risques potentiels d’un tel choix.
Techniques de chirurgie
 Les techniques permettant de retirer chirurgicalement la prostate sont la chirurgie ouverte manuelle, la chirurgie par laparoscopie manuelle et la chirurgie par laparoscopie robotisée.
Les techniques permettant de retirer chirurgicalement la prostate sont la chirurgie ouverte manuelle, la chirurgie par laparoscopie manuelle et la chirurgie par laparoscopie robotisée.
La chirurgie ouverte manuelle
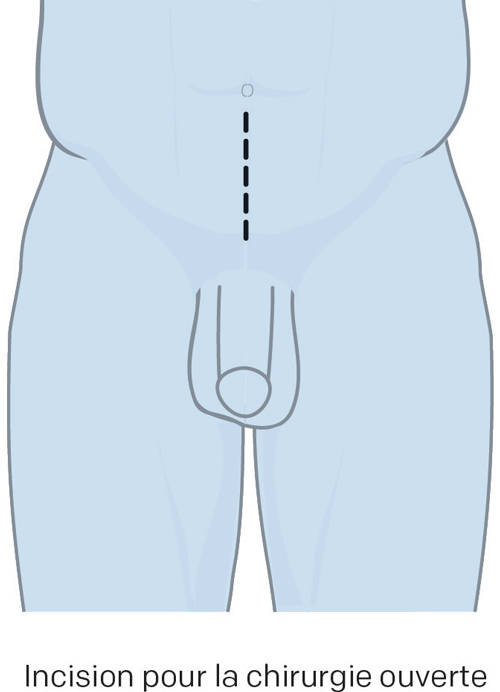
De façon traditionnelle, on réalise une prostatectomie radicale en faisant une incision dans le bas-ventre (méthode dite de « chirurgie ouverte »). On y a recours pour retirer vos ganglions lymphatiques pelviens avant d’enlever votre prostate.
Un chirurgien expérimenté est capable de distinguer vos nerfs érectiles situés de chaque côté de votre prostate et de ne pas y toucher pendant l’opération.
- Cette technique « avec préservation des nerfs érectiles » peut réduire de 50% le risque de dysfonctionnement érectile.
- On l’utilise lorsque la taille et le siège de la tumeur le permettent: si votre tumeur est trop grosse ou trop agressive, le chirurgien ne peut pas préserver vos nerfs.
Les avantages de cette technique
Cette intervention est disponible dans la majorité des centres hospitaliers au Québec et au Canada.
Les désavantages de cette technique
La technique « avec préservation des nerfs érectiles » n’est pas utilisée par tous les chirurgiens, car elle est plus compliquée et plus délicate que la méthode traditionnelle. Vous devriez donc parler avec votre médecin de la procédure à utiliser.
La chirurgie par laparoscopie manuelle
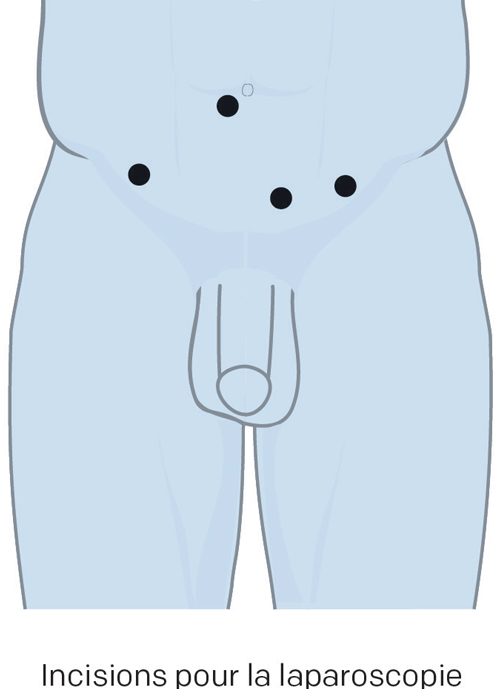
Au lieu de faire une seule incision, le chirurgien en fait entre quatre et six très petites (d’environ un centimètre) dans votre bas-ventre, par lesquelles il fait passer des instruments longs et minces qui lui permettent de pratiquer l’opération.
- Un instrument télescopique, le laparoscope, est inséré dans l’abdomen par une petite incision pratiquée dans le nombril.
- Une caméra fixée au laparoscope permet au chirurgien de voir l’intérieur de votre abdomen et d’exécuter l’opération chirurgicale sans qu’il soit nécessaire de pratiquer une grande incision.
Les avantages de cette technique
Bien que cette technique permette une récupération plus rapide, il n’a pas été prouvé qu’elle est plus efficace que la chirurgie ouverte effectuée par un chirurgien expérimenté.
- Vous séjournez moins longtemps à l’hôpital (normalement 1 à 2 nuits, comparativement à 2 à 4 nuits dans le cas d’une chirurgie traditionnelle).
- La guérison est généralement plus rapide et vous aurez moins de douleurs.
- En outre, la perte de sang est moins abondante en utilisant cette technique.
Les désavantages de cette technique
Elle est associée aux mêmes risques de problèmes d’incontinence et de dysfonctionnement érectile que la chirurgie ouverte.
La laparoscopie est très difficile à maîtriser et, pour l’instant, peu de chirurgiens ont suffisamment d’expérience pour l’utiliser. Elle nécessite une formation et un équipement particuliers.
La chirurgie par laparoscopie robotisée

Ces dernières années, la chirurgie robotisée a été mise au point et elle est de plus en plus populaire. La courbe d’apprentissage de la chirurgie robotisée est plus rapide que pour la laparoscopie et les chirurgiens urologues sont de plus en plus nombreux à l’utiliser.
- Les mouvements des instruments robotisés sont intuitifs.
- Les chirurgiens bénéficient d’une vue en trois dimensions de la prostate.
- De plus, les instruments robotisés disposent d’embouts articulés qui imitent les mouvements du poignet humain.
Les avantages de cette technique
Bien que cette technique permette une récupération plus rapide, il n’a pas été prouvé qu’elle est plus efficace que la laparoscopie manuelle ou la chirurgie ouverte effectuée par un chirurgien expérimenté.
- Vous séjournez moins longtemps à l’hôpital (normalement 1 à 2 nuits, comparativement à 2 à 4 nuits dans le cas d’une chirurgie traditionnelle).
- La guérison est généralement plus rapide et vous aurez moins de douleurs.
- En outre, la perte de sang est moins abondante en utilisant cette technique.
Les désavantages de cette technique
Malheureusement, vous courez les mêmes risques d’incontinence et de problèmes d’érection qu’avec la chirurgie ouverte.
Des considérations économiques entrent en jeu avec la chirurgie robotisée (elle nécessite une formation et un équipement particuliers) et seuls les grands centres qui traitent un grand nombre de cas peuvent disposer de cette technique.
Quelle est la meilleure technique?
Nous savons que vous vous trouvez confrontés à un choix entre plusieurs techniques chirurgicales. Laquelle est la meilleure ? On n’est pas encore en mesure de le dire. Les facteurs les plus importants sont l’habileté et l’expérience du chirurgien plutôt que la méthode utilisée. Par conséquent, vous êtes invités à discuter avec votre chirurgien de son expérience des différentes techniques existantes. Nous abordons justement ce sujet un peu plus loin dans cette page.
Préserver vos nerfs érectiles
On trouve autour de la prostate des faisceaux de nerfs associés aux érections. Quand le chirurgien retire votre prostate, il s’efforce de préserver ces nerfs en ayant recours à une chirurgie avec préservation des faisceaux nerveux.
Toutefois, le chirurgien ne peut sauver les nerfs en question si les cellules cancéreuses sont trop proches de ceux-ci ou les affectent déjà. Il est difficile pour le chirurgien de savoir avant la chirurgie si vos nerfs pourront être préservés. La décision d’épargner les nerfs sera prise en cours de chirurgie lorsqu’il pourra voir la prostate et la tumeur.
Le taux de réussite
Le taux de réussite de la chirurgie de préservation des nerfs est meilleur lorsque votre cancer de la prostate est au stade précoce et que vous êtes plus jeune et sexuellement actif.
Avantages et désavantages
 Avantages de la chirurgie radicale
Avantages de la chirurgie radicale
- Enlever votre cancer au complet s’il n’y a pas eu de propagation en dehors de votre prostate
- Connaître exactement la nature et l’étendue de votre tumeur post-chirurgie
- Mesurer avec facilité le succès de la chirurgie avec votre taux d’APS six à huit semaines après l’opération
- Recourir à la radiothérapie ou l’hormonothérapie si votre taux d’APS monte
Désavantages de la chirurgie radicale
- Il y a des risques de complications avec une chirurgie, comme pour toute opération majeure
- Vous aurez besoin de rester à l’hôpital, de 1 à 4 jours ou plus s’il y a des complications
- Les différents types de prostatectomie radicale nécessitent, en moyenne, trois à six semaines de convalescence à la maison
- Si le cancer s’est propagé à l’extérieur de votre prostate, le chirurgien peut ne pas être en mesure de l’enlever au complet
- Vous n’éjaculerez plus et ne serez plus en mesure d’avoir des enfants après la chirurgie.
Les risques et complications de la chirurgie
Une prostatectomie radicale est une opération majeure, et comme toute opération majeure, il y a des risques de complications à court, moyen et long terme. Cependant, ils n’affectent pas tous les hommes de la même façon. Tout dépendra du type de chirurgie, de l’expérience du chirurgien et de votre état de santé général.
Court terme
Les complications pendant l’opération sont rares, mais pourraient inclure:
- une hémorragie pouvant nécessiter une transfusion sanguine
- une lésion de l’uretère nécessitant une réparation
- un trauma ou une lésion du rectum du fait de sa proximité avec la prostate et donc de la tumeur: elle est le plus souvent réparée immédiatement, sans séquelles
- des caillots de sang dans la jambe qui pourrait voyager au poumon
Post-opératoire
Les complications post-opératoires, donc au retour à la maison, peuvent inclure:
- des douleurs
- des nausées et vomissements
- une infection de la plaie
- une infection urinaire justifiant un traitement antibiotique
- une constipation due aux médicaments contre la douleur
- une contraction de la vessie due à l’irritation de la sonde sur les parois de la vessie
- une incontinence urinaire et des troubles de l’érection immédiats chez pratiquement tous les hommes. Ces complications sont temporaires et les choses rentrent peu à peu dans l’ordre dans l’année qui suit pour bon nombre d’entre eux.
Moyen – long terme
Les problèmes les plus courants associés à la prostatectomie radicale sont:
- l’incontinence urinaire
- la dysfonction érectile
- le rétrécissement de l’urètre
Pour en savoir davantage sur l’incontinence ou sur la dysfonction érectile, consultez la section sur les effets secondaires.
Le succès de la chirurgie
Le succès de la chirurgie et le risque d’effets secondaires dépendront de l’expérience et de la compétence de votre chirurgien. Votre chirurgien doit être en mesure de vous dire combien d’opérations il a effectué, le taux de réussite de ses chirurgies et le taux d’effets secondaires chez ses patients.
Le nombre de chirurgie
Les chirurgiens qui sont régulièrement au bloc opératoire, p. ex. 3 fois par mois, ou qui font au moins 20 prostatectomies radicales chaque année, et idéalement plus de 35 par an, ont de meilleurs résultats, y compris la baisse des taux d’effets secondaires.
L’expérience du chirurgien
Il faut savoir qu’il n’y a pas le nombre de patients opérés qui compte, mais également l’expérience du chirurgien. À cet égard, demandez-lui s’il peut vous mettre en contact avec un de ses patients. Il existe également des sites sur le Web où les patients donnent leur opinion sur les médecins. Faites attention, car vous pourriez être plus confus sur les compétences de votre chirurgien, les opinions pouvant être complètement différentes d’un patient à l’autre.
Le lien de confiance
Si votre chirurgien a pris le temps de vous parler, de répondre à vos questions, de vous avoir mis en confiance sur ses compétences, son taux de réussite, ses échecs si lieu et qu’il est régulièrement au bloc opératoire, il est fort à parier que vous êtes entre de très bonnes mains. Et ce sont justement les mains du chirurgien qui feront la différence, peu importe que la chirurgie soit conventionnelle (ouverte) ou robotisée.
À quoi vous attendre
 Votre médecin vous a proposé de la chirurgie radicale pour traiter votre cancer de la prostate ? Cette section décrit ce traitement et les précautions à prendre pour que tout se passe le mieux possible.
Votre médecin vous a proposé de la chirurgie radicale pour traiter votre cancer de la prostate ? Cette section décrit ce traitement et les précautions à prendre pour que tout se passe le mieux possible.
Les termes utilisés
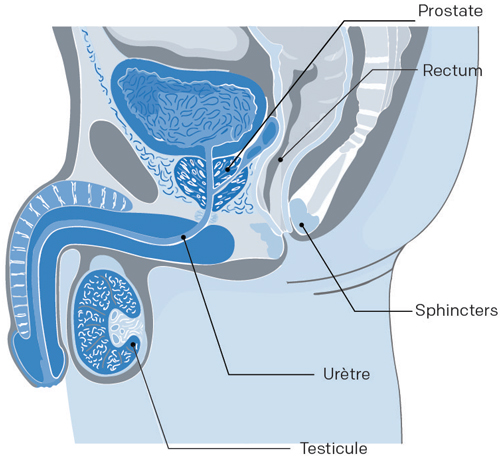
Pour vous familiariser avec le langage médical, voici une brève description des composantes du système reproducteur masculin.
Vessie: Réservoir musculaire dans lequel s’accumule l’urine.
Prostate: Glande située sous la vessie. La prostate entoure l’urètre. Elle produit des sécrétions qui contribuent à former le sperme en se mélangeant aux spermatozoïdes.
Rectum: Portion terminale du gros intestin.
Sphincters: Petits muscles situés à l’entrée de la vessie et de la prostate. Le rôle du sphincter est d’empêcher l’urine de sortir de la vessie. Il assure la continence urinaire.
Vésicules séminales: Petites poches servant de réservoir au sperme produit par la prostate.
Urètre: Conduit qui transporte l’urine de la vessie et le sperme sécrété par les glandes génitales jusqu’à l’extrémité du pénis.
Testicules: Glandes logées dans le scrotum qui servent à la formation des spermatozoïdes. Elles produisent aussi la testostérone (hormone mâle).
L’intervention
Votre séjour à l’hôpital
Vous serez hospitalisé le jour même de l’intervention ou la veille, et la durée est de 24 heures à quelques jours, s’il n’y a pas de complication.
Durée de l’intervention chirurgicale
De 2 à 4 heures. Si votre chirurgien vous indique qu’il peut réaliser cette intervention en moins de 2 heures, allez chercher une deuxième opinion.
L’intervention
Vous recevrez une anesthésie générale ou rachidienne (l’épidurale comme pour les femmes prêtes à donner naissance) pour que vous ne sentiez rien du tout. Au cours de l’opération, le chirurgien retire:
- la prostate et sa capsule
- les vésicules séminales
- la région où la prostate rejoint la vessie (col de la vessie)
- la partie de l’urètre qui traverse la prostate
- les ganglions lymphatiques au besoin
Votre sonde urinaire
Pendant que vous êtes encore sous anesthésie, une sonde urinaire sera insérée par le pénis jusqu’à votre vessie pour faciliter l’évacuation de votre urine durant la cicatrisation. Votre sonde urinaire restera en place de 1 à 2 semaines après la chirurgie.
La nature et l’étendue de votre tumeur
Votre prostate, les vésicules séminales et les tissus prélevés sont analysés par le pathologiste dans les jours qui suivent l’opération, ce qui permettra à votre chirurgien de connaître exactement la nature et l’étendue de votre tumeur.
Votre taux d’APS
Votre taux d’APS devrait s’abaisser à un niveau indétectable (0) une fois que votre prostate a été retirée.
La préparation
 Si vous êtes bien préparé, la convalescence post-chirurgie pourrait s’avérer moins éprouvante que prévu. Votre préparation contribuera donc à vous rétablir plus rapidement et avec moins de stress. En lisant ce qui suit, vous saurez exactement à quoi vous attendre.
Si vous êtes bien préparé, la convalescence post-chirurgie pourrait s’avérer moins éprouvante que prévu. Votre préparation contribuera donc à vous rétablir plus rapidement et avec moins de stress. En lisant ce qui suit, vous saurez exactement à quoi vous attendre.
Avant la chirurgie
Soyez actif
Il est important de bouger pour rester en santé, même si vous avez le cancer de la prostate. Par conséquent, si vous pratiquez déjà une activité régulièrement, continuez à le faire. Si ce n’est pas le cas, il n’est jamais trop tard pour ajouter une activité physique, même de faible intensité, à votre quotidien.
Ainsi, une simple marche de 15 à 30 minutes peut s’avérer bénéfique.
Faites vos exercices de Kegel
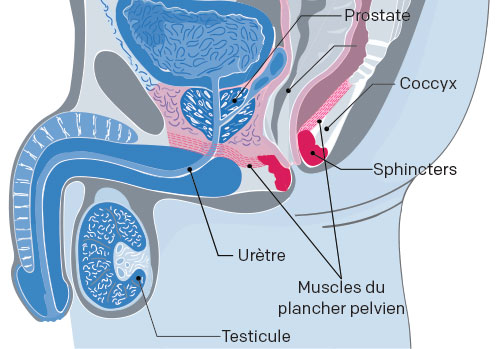
Les exercices de renforcement des muscles pelviens sont vraiment efficaces pour réduire l’incontinence après une prostatectomie radicale. Vous devriez faire ces exercices avant votre opération et les continuer après le retrait de la sonde. Vous devriez voir une amélioration au bout de 5 à 6 semaines d’exercices réguliers.
Debout, assis ou couché, les genoux légèrement écartés, imaginez que vous vous retenez d’uriner ou d’aller à la selle. Contractez les muscles que vous utiliseriez dans cette situation.
- Contractez les muscles de 5 à 10 secondes
- Relâchez les muscles pendant une dizaine de secondes
- Répétez les contractions 12 à 20 fois
- Faites ces exercices 3 fois par jour
Pour savoir si vous contractez les bons muscles
Pour savoir si vous contractez les bons muscles, regardez votre pénis, il devrait se resserrer et se contracter vers l’intérieur. Vous devriez aussi sentir que le muscle du rectum (celui dont vous servez pour retenir les selles et les gaz) se resserre.
Quand vos muscles seront plus forts et que vous serez capable de vous retenir, vous pourrez réduire les exercices à une série de 10, quelques fois par semaine. Retenez que chaque homme est différent.
La physiothérapie pelvienne
La physiothérapie en rééducation périnéale est recommandée par les médecins et vise le renforcement des muscles du plancher pelvien afin de contribuer à une meilleure fermeture de l’urètre. Votre physiothérapeute, expert en rééducation périnéale (important) pourra vous conseiller en matière de bonnes habitudes hydriques (ressources en eau), de contrôle de la constipation, de techniques de contrôle des envies urinaires et d’intégration de bonnes contractions périnéales aux moments opportuns.
Planifiez votre congé de travail avec votre employeur
Vous n’aurez pas le choix que de l’annoncer à votre employeur. La planification de votre congé de maladie et de votre retour au travail est important et pour votre convalescence, et pour avoir la conscience tranquille. Il faudra donc aborder le sujet rapidement si vous travaillez. Voici ce qu’il faut prévoir:
- pour un emploi sans effort physique et avec heures flexibles: 3 à 4 semaines
- pour un emploi avec efforts physiques: 6 à 8 semaines
- pour un emploi très exigeant physiquement: 12 semaines
Après 6 semaines, vous pourrez travailler à temps plein. En fait, la durée du congé requis varie selon la vitesse de votre guérison et le type de travail que vous faites.
Si vous avez des assurances privées, parlez à votre assureur ou aux Ressources humaines de votre entreprise pour encadrer votre absence et minimiser votre stress.
Essayez d’arrêter de fumer
Bien que cela soit stressant, il est recommandé de cesser de fumer six semaines avant la chirurgie, afin de réduire les risques de problèmes pulmonaires, de cicatrisation et d’infection. Au besoin, votre médecin peut vous prescrire des médicaments pour vous aider.
Réduisez votre consommation d’alcool
L’alcool peut également entrer en interaction avec les médicaments. C’est pourquoi il est recommandé d’en réduire votre consommation et de ne pas boire durant les 24 heures précédant la chirurgie.
Adopter de bonnes habitudes alimentaires
Une alimentation saine et équilibrée vous aidera également à vous rétablir rapidement de vos traitements. L’énergie, les protéines, les vitamines et les minéraux que vous procure votre alimentation permettent de lutter contre la fatigue et les infections.
Conseils de base pour vous
- Prendre 3 repas par jour et des collations au besoin.
- Consommer des aliments des quatre groupes du guide alimentaire canadien (produits laitiers faibles en gras, fruits et légumes, produits céréaliers, viandes maigres, volailles sans peau, poissons et substituts) afin d’assurer quotidiennement des apports adéquats en différents nutriments.
- Prendre au moins un repas par jour de viande maigre, volaille sans peau ou poisson afin d’assurer quotidiennement des apports adéquats en différents nutriments.
- Accorder une place importante aux légumes et aux fruits qui sont une excellente source de vitamines et de minéraux.
- Boire suffisamment d’eau (au moins 1500 mL par jour ou 6 à 8 verres d’eau).
Éviter de prendre des médicaments contenant de l’acide acétylsalicylique (Aspirine)
Si ce médicament est prescrit par votre médecin ou votre cardiologue, vérifiez avec lui la conduite à tenir avant d’arrêter de le prendre. Les médicaments contenant de l’acide acétylsalicylique (Aspirine) augmentent les risques de saignement. Il faut l’arrêter 7 à 14 jours avant l’opération.
Si vous prenez ce médicament pour soulager la douleur, optez plutôt pour des médicaments contenant de l’acétaminophène (Tylenol).
Évitez les produits naturels
Étant donné que certains produits naturels peuvent interagir avec les médicaments qu’on pourrait vous donner à l’hôpital, il vaut mieux les éviter. Au besoin, discutez-en d’abord avec votre urologue.
Planifiez votre retour à la maison
Après la chirurgie, vous n’aurez pas nécessairement l’énergie pour préparer vos repas, réaliser vos tâches quotidiennes ou même vous laver. Si possible, préparez quelques repas et congelez-les. Vous pourrez ainsi les réchauffer rapidement durant votre convalescence.
Demandez aussi à vos proches de vous aider pour certaines tâches si vous en avez besoin.
Organisez votre transport
Vous devriez quitter l’hôpital de 1 à 4 jours après l’opération si tout se déroule sans complication. Toutefois, vous ne serez pas en mesure de conduire pour rentrer à la maison. Il est donc préférable de faire en sorte que quelqu’un vous accompagne à votre sortie. De plus, veuillez noter que vous ne devriez pas conduire pendant au moins deux semaines suite à votre chirurgie.
Votre visite préopératoire
 Avant votre intervention chirurgicale, il est possible qu’on vous demande de vous présenter à l’hôpital pour une visite préopératoire. Vous aurez à signer une décharge de responsabilité envers votre chirurgien et l’hôpital pour les risques encourus lors d’une chirurgie. Cette décharge est obligatoire pour toutes les chirurgies.
Avant votre intervention chirurgicale, il est possible qu’on vous demande de vous présenter à l’hôpital pour une visite préopératoire. Vous aurez à signer une décharge de responsabilité envers votre chirurgien et l’hôpital pour les risques encourus lors d’une chirurgie. Cette décharge est obligatoire pour toutes les chirurgies.
Pendant cette visite, vous aurez:
- des analyses de sang et d’urine
- un enregistrement de votre activité cardiaque (électrocardiogramme ou ECG)
- parfois aussi, des examens radiologiques
- parfois une rencontre avec l’anesthésiste. Il vous posera des questions sur vos antécédents médicaux, précisez si vous avez des allergies et sur les médicaments que vous prenez. Il vous dira quels médicaments vous devez continuer de prendre et lesquels arrêter.
Tous ces examens se font en consultation externe quelques jours ou quelques semaines avant l’intervention.
Normalement, la rencontre avec votre chirurgien a déjà eu lieu. Si vous aviez d’autres problèmes médicaux suite à vos examens, vous avez peut-être été référé à un autre médecin (un spécialiste) avant la chirurgie.
Le protocole d’admission
Le personnel de l’hôpital vous expliquera également en quoi consiste le protocole d’admission, notamment les consignes à suivre avant la chirurgie (restrictions concernant les aliments et les boissons après minuit). Informez-vous les commodités offertes pour vos effets personnels.
Votre don de sang au besoin
Les transfusions sanguines sont rarement nécessaires, car, en général, vous ne perdrez pas beaucoup de sang. Néanmoins, par précaution, certains centres hospitaliers demandent à leurs patients de fournir un peu de leur propre sang avant l’opération. Ainsi, si vous avez besoin d’une transfusion pendant ou après la chirurgie, votre propre sang sera utilisé. Il s’agit d’un don de sang dit « autologue ».
On le jettera s’il n’est pas utilisé, car les hôpitaux n’ont pas le droit de le conserver ou de l’utiliser pour d’autres patients.
Consignes pour préparer vos intestins
Il se peut que vous deviez prendre un laxatif le soir précédent ou faire un lavement le matin même de l’intervention afin de vider vos intestins. Chose certaine, aucune nourriture ou liquide dans les 8 heures précédant l’intervention.
L’importance de bien comprendre
Les effets secondaires reliés à votre chirurgie
Assurez-vous d’avoir eu une discussion de fonds avec votre urologue sur ce que la chirurgie implique, l’impact qu’elle aura sur votre qualité de vie, sur votre sexualité et les outils disponibles pour y faire face. N’hésitez pas à reconsidérer ou à rediscuter cette option si vous n’êtes pas certain.
Vos prescriptions suite à votre chirurgie
Il sera important de bien comprendre les prescriptions que vous recevrez de votre urologue et que vous prendrez au retour à la maison. Votre pharmacien pourra vous conseiller également, mais discutez-en avec votre urologue au départ.
Vos exercices Kegels suite à votre chirurgie
Assurez-vous également de bien comprendre comment reprendre vos exercices Kegel.
Votre réhabilitation pénienne suite à votre chirurgie
Enfin poser des questions sur votre réhabilitation pénienne. Il s’agit d’aider – notamment par les médicaments de l’érection – le pénis à reprendre une fonction érectile. Sachez que cette approche ne fait pas l’unanimité en raison du peu d’étude sur le sujet. Vous pouvez néanmoins aborder le sujet avec votre médecin.
- Elle débute normalement tôt après votre chirurgie, à faible dose et à prendre sur une base hebdomadaire (la fréquence peut différer d’un urologue à l’autre) pendant plusieurs mois si vous la tolérée.
- Certains urologues prescrivent tout de suite ces médicaments (le tadalafil, le sildénafil ou le vardénafil) que vous retrouvez dans votre enveloppe ou pochette d’information lors de votre congé de l’hôpital.
- D’autres préfèrent attendre le rendez-vous de suivi post-chirurgie pour en discuter.
Si votre urologue n’aborde pas le sujet avec vous lors de votre visite préopératoire ou lors de votre rendez-vous de suivi, n’hésitez pas à le faire.
Quelques jours avant
L’appel téléphonique du service d’Admission de l’hôpital
Le jour avant votre chirurgie, le service d’Admission vous téléphonera pour vous dire quand venir à l’hôpital. Vous devez vous présenter 2-3 heures avant l’heure prévue de votre chirurgie. L’heure de votre chirurgie n’est pas définitive. La chirurgie peut avoir lieu avant ou après l’heure prévue.
L’annulation
Si vous êtes malade, téléphonez au bureau de votre chirurgien dès que possible. Si vous ne pouvez pas joindre le chirurgien, appelez le service d’Admission de votre hôpital.
Si votre chirurgie est retardée ou annulée à cause d’une urgence, votre chirurgien reportera votre chirurgie aussitôt que possible.
Se laver
Le soir avant la chirurgie:
- prenez une douche ou un bain
- lavez votre corps, en allant du cou vers le bas, y compris votre nombril
- utiliser du shampooing et du savon ordinaires pour votre visage et les cheveux
- porter des vêtements propres pour dormir
Le matin de la chirurgie:
- prenez une douche ou un bain
- mettez des vêtements propres
- ne mettez pas de lotion, de bijoux ou de piercings
- ne rasez pas l’endroit où vous serez opéré
Vos effets à apporter à l’hôpital
- Votre carte d’assurance maladie et la carte de l’hôpital
- Toute information relative à vos assurances privées (si vous en avez)
- Vos médicaments dans leurs contenants d’origine
- 1 paquet de votre gomme à mâcher préférée
- Une robe de chambre, des pantoufles, des vêtements amples et confortables
- Des pads absorbants ou culottes d’incontinence Depends ou Tena
- Votre kit de toilette: brosse à dents, dentifrice, rince-bouche, peigne, déodorant, savon, articles de rasage, des mouchoirs en papier et au besoin des bouchons d’oreilles
- Vos lunettes, verres de contact, prothèse auditive, dentier avec les contenants appropriés pour les ranger et portant votre nom
- Votre canne, vos béquilles, votre marchette portant votre nom
- Si vous êtes techno, apportez vos écouteurs et votre musique
N.B.
Veuillez laisser tous vos objets de valeur, cartes de crédit et bijoux à la maison. L’hôpital n’est pas responsable des objets perdus ou volés. Certains hôpitaux vous offriront un casier pour vos effets, mais vous serez responsable d’apporter votre cadenas. Informez-vous les commodités offertes pour vos effets personnels.
Sachez…
Vous n’aurez pas le temps de lire, car vous serez sollicité pour bouger, manger, boire, bouger encore, gérer votre douleur et apprivoiser ce choc corporel. Et idéalement, si tout va bien, vous recevrez votre congé de l’hôpital de 1 à 4 jour après votre chirurgie.
Le déroulement
 Le jour de la chirurgie
Le jour de la chirurgie
Rendez-vous au service d’Admission Chirurgie à l’heure demandée
- Le préposé à l’Admission vous fera signer le formulaire d’admission et vous demandera quel type de chambre vous préférez. Il n’est pas toujours possible d’obtenir une chambre privée ou semi-privée.
- L’infirmière vous demandera de mettre une jaquette d’hôpital et remplira une liste de vérification préopératoire avec vous. Vous devriez être à jeun depuis minuit et vos intestins devraient être vides.
- Dans certains hôpitaux, on pourrait vous demander de mettre des bas élastiques serrés pour faciliter la circulation du sang et empêcher la formation de caillots. Si tel est le cas, vous devrez porter les bas jusqu’à ce que l’infirmière vous dise de les enlever.
La salle d’opération
- Un préposé vous amènera à la salle d’opération. Vous rencontrerez votre anesthésiste (le médecin qui vous endormira) et d’autres membres de votre équipe de chirurgie.
- À cette étape, rien ne sert de vous stresser ou d’être anxieux. Vous avez pris la bonne décision et vous êtes maintenant prêt pour la suite. Votre attitude est primordiale et dictera la durée de votre convalescence et la facilité de votre guérison.
- Vous serez endormi et ne ressentirez aucune douleur pendant la chirurgie.
La salle d’attente
La famille ou les amis peuvent vous attendre dans la salle ou à la cafétéria. Normalement des guichets automatiques sont disponibles dans tous les centres hospitaliers.
Durant l’opération
Votre intraveineuse
On vous administrera des liquides par une intraveineuse jusqu’à ce que vous soyez capable de boire et de manger normalement. N.B. Quand vous marcherez, vous devrez pousser la potence (support) de l’intraveineuse avec la main qui n’est pas reliée à l’intraveineuse.
Votre drain Jackson-Pratt ou autre
On vous installera un drain (ex.: Jackson-Pratt). Le drain est un tube spécial qui empêche le sang et le liquide de s’accumuler à l’intérieur de votre abdomen. Il est composé des deux parties principales suivantes : un tube creux; un bulbe collecteur. La majorité des patients ne retournent pas à la maison avec leur drain, mais c’est une possibilité. Si tel est le cas, on vous expliquera comment en prendre soin à votre retour à la maison.
Votre sonde urinaire
Vous reviendrez de la salle d’opération avec une sonde (tube inséré par le pénis appelé sonde urétrale) qui drainera votre urine de la vessie vers un sac collecteur. Vous quitterez l’hôpital avec votre sonde. Il est possible que votre urine soit teintée de sang. Il ne faut pas s’en inquiéter.
Votre dose d’oxygène
Vous pourriez avoir de petits tubes dans les narines pour vous donner de l’oxygène. Vous aurez alors une petite pince sur le doigt pour mesurer le taux d’oxygène dans votre sang. C’est ce qu’on appelle l’oxymétrie de pouls. L’infirmière ajustera la quantité d’oxygène à vous donner en fonction des résultats. Elle cessera de vous en donner quand vous en aurez plus besoin.
Dans la salle de réveil
 Après votre chirurgie, vous vous réveillerez dans l’unité de soins post-anesthésiques (aussi connu sous le nom de la salle de réveil). C’est un endroit calme où les patients sont surveillés attentivement. Vous y resterez pendant plusieurs heures.
Après votre chirurgie, vous vous réveillerez dans l’unité de soins post-anesthésiques (aussi connu sous le nom de la salle de réveil). C’est un endroit calme où les patients sont surveillés attentivement. Vous y resterez pendant plusieurs heures.
Vous aurez:
- un masque à oxygène au besoin
- une intraveineuse (IV) sérum qui fournit les liquides
- une sonde (tube) urinaire qui draine l’urine de votre vessie
- un drain qui recueille les liquides ou le sang dans votre abdomen
Une infirmière:
- vérifiera souvent votre pouls et votre pression artérielle
- vérifiera vos pansements
- s’assurera que tout va bien
Lorsque vous serez prêt, vous irez dans votre chambre. Les visiteurs ne sont pas admis dans la salle de réveil, à moins que vous y restiez toute la nuit. Votre famille pourra vous visiter quand vous serez dans votre chambre.
Le contrôle de la douleur
Il est normal de ressentir de la douleur après votre chirurgie. Elle se manifeste par une sensation de brûlure ou de tiraillement au niveau des incisions. Elle est plus forte durant les premières 24 à 48 heures puis elle diminue peu à peu. Il est important de contrôler votre douleur, car cela vous aidera à:
- prendre de grandes respirations
- bouger plus facilement
- manger mieux
- dormir mieux
- récupérer plus rapidement
- faire les choses qui sont importantes pour vous
Votre infirmière vous demandera d’évaluer votre niveau de douleur sur une échelle de 0 à 10.0 signifie que vous ne ressentez aucune douleur et 10 est la pire douleur que vous pouvez imaginer. Le personnel voudra garder votre douleur en dessous de 4 sur 10. Si vous avez mal, il faudra le dire. Les principaux effets secondaires possibles des médicaments contre la douleur sont:
- des nausées et des vomissements
- de la somnolence
- du prurit (démangeaisons)
- des maux de tête occasionnels
Si vous ressentez un de ces symptômes, aviser votre infirmière, elle pourra vous aider. Rappelez-vous qu’il ne faut surtout pas attendre d’avoir une forte douleur pour demander vos calmants, sinon, ils seront moins efficaces et les délais de soulagement seront allongés.
Votre mobilisation et vos exercices
Il est important de bouger dans votre lit pour éviter la pneumonie, les caillots de sang et la perte de la force musculaire. Commencez ces exercices dès que vous vous réveillez et continuez à les faire pendant votre séjour à l’hôpital.
Bas anti-embolie ou bas à compression intermittente
Peu importe le type de bas, en serrant un peu les jambes, ils améliorent la circulation du sang dans celles-ci pour prévenir la formation de caillots de sang. On pourrait vous demander d’en porter jusqu’à ce que vous puissiez marcher régulièrement. Si vous n’avez pas de bas, on vous fera bouger rapidement.
Bouger dès le réveil
Vous serez encouragé à changer de position fréquemment et à vous lever très souvent. Graduellement, vous devrez augmenter la progression des activités suivantes:
- vous levez et vous asseoir au fauteuil
- faire des petites marches dans la chambre
- faire des marches dans le corridor au moins 3 fois par jour.
Les exercices des jambes
Ces exercices aident le sang à circuler dans vos jambes. Répétez chaque exercice 4 à 5 fois chaque demi-heure pendant que vous êtes éveillé.
- Faites des ronds avec vos pieds vers la droite et vers la gauche
- Remuez vos orteils et pliez vos pieds de haut en bas
- Tendez vos jambes à l’horizontale
Respiration profonde et exercices de toux
Ces exercices vous aideront à respirer profondément pour éviter des problèmes aux poumons, comme par exemple la pneumonie. Ces exercices peuvent être réalisés avec ou sans spiromètre (appareil vous permettant de voir la quantité d’air inspiré et l’amélioration de votre respiration). On vous montrera comment les faire.
S’il n’y a pas d’appareil
À titre d’exemple, sans l’appareil, en position assise ou semi-assise, placez une main sur votre ventre et l’autre sur votre poitrine, puis:
- expirez lentement par la bouche
- inspirez par le nez en gonflant le ventre et maintenez 3 secondes
- expirez lentement par la bouche
Répétez de 8 à 10 respirations profondes chaque heure. Ces activités permettent de prévenir les complications circulatoires (phlébite) et pulmonaires (pneumonie). La mobilisation favorise aussi l’évacuation des gaz intestinaux et diminue le ballonnement abdominal.
Les objectifs tout de suite après la chirurgie
À la chambre le soir de la chirurgie
- Buvez des liquides, y compris des boissons protéinées comme Ensure et Boost si vous les supportez. Votre intraveineux (sérum) sera enlevé si vous buvez assez.
- Levez-vous et asseyez-vous dans un fauteuil seul ou avec l’aide de l’infirmière.
- Faites vos exercices de respiration.
- Faites vos exercices pour les jambes.
Les objectifs du Jour 1
La respiration
- Faites vos exercices de respiration.
Les activités
- Asseyez-vous dans le fauteuil pour prendre vos repas.
- Marchez le long du couloir et essayez de rester à l’extérieur du lit.
Le contrôle de la douleur
- Si votre douleur dépasse 4 sur 10, dites-le à votre infirmière.
Manger et boire
- Manger des aliments normaux si vous les supportez. Il est fort possible que vous n’ayez pas de selles et qu’elles reprennent seulement 3 à 4 jours après votre chirurgie.
- Buvez des liquides. Il est important de vous hydrater régulièrement (eau, jus, thé, tisane, y compris des boissons protéinées comme Ensure et Boost) afin de favoriser le drainage urinaire.
Votre hygiène
- En tout temps, il est important de bien nettoyer avec de l’eau et du savon le site de sortie de votre sonde (pénis) et de maintenir votre tube exempt de sécrétions (croûtes). Au besoin, une infirmière vous aidera pour vos soins d’hygiène.
Les tubes et les drains
- Pour la plupart des patients, le drain est souvent enlevé au congé.
- Pour certains, ils doivent le garder jusqu’au suivi. Si tel est le cas, votre infirmière vous enseignera comment prendre soin de votre drain au retour à la maison.
Votre pansement
- Un pansement recouvrira votre plaie et le contour des drains abdominaux. Il sera changé le lendemain de la chirurgie. S’il n’y a pas d’écoulement, la plaie abdominale sera laissée à l’air libre.
Planification du congé
Votre sonde urinaire
Vous sortirez de l’hôpital avec une sonde dans l’urètre et un sac collecteur attaché à la cuisse. Cet attirail est un peu inconfortable, mais invisible sous les vêtements et peu gênant. Vous aurez aussi un sac de drainage pour la nuit.
Avant votre départ, l’infirmière vous enseignera les soins à y apporter et une demande sera faite avec votre CLSC pour retirer votre sonde au moment prescrit. Cette procédure n’est pas douloureuse et ne dure que quelques secondes.
Vos agrafes
Si vous avez des agrafes, des arrangements avec votre CLSC seront faits pour les enlever sept jours après votre chirurgie. On appliquera ensuite des diachylons de rapprochement afin de consolider votre plaie au besoin.
Vos points fondants
Si le chirurgien a utilisé des points fondants pour fermer la plaie, ils disparaîtront par eux-mêmes après 4 à 6 semaines. Garder les diachylons de rapprochement 15 jours après l’opération.
Votre rendez-vous de suivi
Vous recevrez un rendez-vous pour un suivi avec un des membres de l’équipe d’urologie environ 1 mois à 6 semaines après votre chirurgie.
Consignes, soins et contacts de l’hôpital
Vous devriez recevoir un document résumant vos soins et les consignes à respecter une fois de retour à la maison ainsi que les contacts téléphoniques de votre chirurgien et votre équipe de soin si vous avez des préoccupations.
Certains patient devront s’injecter de l’héparine de bas poids moléculaire pendant un mois afin de prévenir les phlébites. Si tel est le cas, on vous expliquera les procédures à suivre.
Avant de quitter l’hôpital
Assurez-vous de bien comprendre:
- vos médicaments et comment les prendre
- votre programme d’exercices physiques
- votre alimentation
- les restrictions qui vous sont imposées
- comment nettoyer votre sonde
- comment nettoyer votre drain
- quels symptômes doivent vous amener à appeler votre médecin ou aller à l’urgence
- la date et l’endroit de vos rendez-vous de suivi
- comment prévenir les chutes à la maison
Le retour à la maison
 La convalescence
La convalescence
À la maison, il est normal d’éprouver ce qui suit:
- une inflammation et une décoloration de la peau autour du pénis et du scrotum
- une sensation de « brûlure » à l’endroit de votre incision
- un peu de rougeurs le long de l’incision
- un drainage léger de l’incision
- une sensation de fatigue
- des problèmes urinaires et des difficultés sexuelles, du moins temporairement
La douleur et vos médicaments
- Vous pouvez ressentir des douleurs pendant quelques semaines après la chirurgie. Prenez de l’acétaminophène (Tylenol) pour soulager la douleur.
- Si votre douleur ne diminue pas avec l’acétaminophène (Tylenol), ajouter l’analgésique que votre médecin vous a prescrit.
- Si les médicaments anti-douleurs vous causent des brûlures ou des douleurs d’estomac, arrêtez de les prendre et appelez votre chirurgien.
- Si vous avez des douleurs très fortes qui ne sont pas soulagées par les médicaments, allez aux urgences.
- Les médicaments anti-douleurs peuvent causer de la constipation.
Pour que vos selles restent régulières
- Buvez plus de liquides
- Mangez des grains entiers, des fruits et des légumes
- Faites de l’exercice régulièrement (faire 15 minutes de marche est un bon début)
- Prenez des laxatifs doux si votre médecin vous le conseille
Conservez une bonne hygiène
- Prenez des douches seulement (jusqu’à ce que les incisions guérissent; environ 2 semaines).
- Douche permise dès que vous n’avez plus de drain. Aussi, il ne doit plus y avoir d’écoulement au niveau de la plaie depuis 48 heures.
- Les bains, spas ou piscine ne sont pas permis post-chirurgie pour au moins 4 semaines. Vous devez demander le feu vert à votre médecin avant.
Surveillez la guérison de la plaie
- Vos agrafes seront enlevées 7 à 10 jours après la chirurgie par l’infirmière du CLSC. Le CLSC vous contactera à la maison. Ensuite, vous aurez des diachylons de rapprochement qui tomberont d’eux-mêmes. Sinon, vous les enlevez la 7e journée après leur mise en place. Vous pourrez alors laver votre plaie avec un savon doux, non parfumé, la rincer et l’assécher.
- Si le chirurgien a utilisé des points fondants pour fermer la plaie, ils disparaîtront par eux-mêmes après 4 à 6 semaines. Garder les diachylons de rapprochement pendant 15 jours après l’opération.
- Évitez d’exposer votre plaie au soleil les 3 premiers mois après la chirurgie.
L’enflure ou les ecchymoses (bleus) sont normales
- Il est normal d’avoir de l’enflure ou des ecchymoses (bleu) autour des plaies. Ces réactions disparaîtront avec le temps. Le scrotum et le pénis pourront aussi être enflés et décolorés. Ils reprennent habituellement leur apparence normale avec le temps. Pour réduire l’enflure, vous pouvez y appliquer un sac de glace. Lorsque vous êtes assis ou couché, placez une serviette en boule sous le scrotum pour le surélever et ainsi réduire l’enflure.
Votre alimentation
- Il n’y a aucune restriction pour votre alimentation. Vous pouvez manger ce que vous voulez. Continuez à boire beaucoup de liquides pour irriguer la vessie et pour prévenir la constipation (au moins 8-10 verres/jour).
- Consommer des aliments qui ont naturellement une action laxative: jus de pruneaux, pruneaux séchés.
- Si ce n’est pas suffisant, un émollient ou un stimulant intestinal peut être prescrit par votre médecin. Les lavements sont défendus.
Si vous avez des spasmes
- Il est normal qu’occasionnellement vous éprouviez des spasmes vésicaux sous forme de contraction autour de la sonde urétrale. Vous éprouverez alors une forte envie d’uriner qui peut être accompagnée d’une perte d’urine au pourtour de la sonde. Prenez alors de grandes respirations pour relâcher les sphincters. Si cela se produit trop souvent ou si ceux-ci sont très incommodants, votre médecin pourrait alors prescrire un médicament pour les diminuer.
Votre activité sexuelle
- Vous pouvez avoir des rapports sexuels peu éprouvants à partir de la fin de la 3e semaine après la chirurgie. N’ayez pas de rapports sexuels vigoureux avant la 6e semaine.
- Si vous avez des médicaments pour stimuler l’érection, vous pouvez en prendre de la façon prescrite par votre chirurgien.
Votre sonde (tube) urinaire et sacs
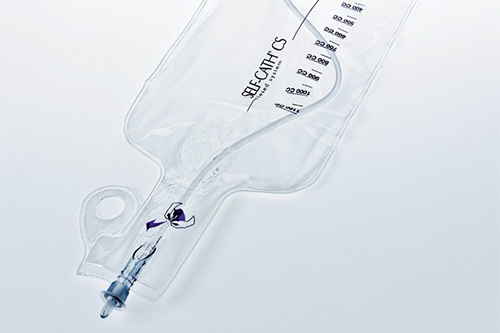
Vous aurez 2 sacs de drainage et un stabilisateur de cathéter. Le stabilisateur de cathéter tient le tube urinaire en place et le maintien bien attaché à votre jambe. Le petit sac est pour le jour et le plus gros est pour la nuit.
Utilisez le plus petit sac pour le jour
- Attachez le sac à votre jambe et assurez-vous qu’il n’est pas trop serré.
- Assurez-vous que le sac est suffisamment bas pour que le cathéter ne se torde pas, mais reste au-dessus du genou.
- Videz ce sac à chaque 2 ou 3 heures pour qu’il ne soit pas trop rempli.
- Ne le laisser jamais se remplir plus qu’au ¾.
Utilisez le plus gros sac pour la nuit
- Au coucher, le sac devrait toujours être plus bas que votre corps pour s’assurer que l’urine draine bien.
- Videz votre sac d’urine dans la toilette tous les matins.
Avant d’aller au lit
- Décidez de quel côté du lit installer le sac.
- Utilisez du ruban adhésif pour coller la tubulure de la sonde contre votre cuisse qui sera du même côté que le sac lorsque vous serez couché.
- Laissez un peu de jeu pour ne pas tirer sur la sonde si vous bougez pendant la nuit.
- Une fois au lit, placez le tube de drainage de sorte qu’il ne puisse pas se plier ou former des nœuds.
- Suspendez le sac sur le bord du cadre du lit par son crochet.
- Veillez à ce que le sac soit toujours plus bas que votre vessie, que vous soyez couché, assis ou debout.
- N’accrochez pas le sac sur la tête ou le pied du lit ni sur une chaise près du lit.
Soins d’hygiène au niveau du pénis
- Nettoyer quotidiennement la région sonde-méat avec de l’eau savonneuse, puis rincer.
- Entourer le pénis et la sonde urinaire d’une gaze ou d’une serviette absorbante pour éviter l’irritation du gland et pour recueillir l’excédent d’urine qui pourrait s’écouler à la suite d’un spasme vésical.
- Fixer solidement la sonde urinaire sur l’abdomen pour respecter l’anatomie masculine et empêcher une sténose urétrale (rétrécissement de l’urètre).
Ce que vous devez savoir
- Vous pouvez prendre une douche pendant que vous avez la sonde et le sac de drainage, sauf si vous avez reçu une indication contraire.
- Maintenir le sac collecteur en dessous du niveau de la vessie afin de prévenir un reflux.
- S’il n’y a plus d’urine dans le sac collecteur après plusieurs heures, vérifiez s’il n’y a pas de coude ou d’écrasement du tube de drainage.
- Votre urine peut être brouillée au début et reviendra normale après quelques semaines.
- Il est commun d’avoir du sang dans l’urine après cette chirurgie. Si vous voyez du sang dans votre urine, buvez plus et diminuez votre niveau d’activité jusqu’à ce que votre urine redevienne normale. Si vous avez fait ceci et qu’il n’y a pas de changement, téléphonez au bureau de votre chirurgien.
- Assurez-vous que l’urine continue toujours à drainer dans votre sac.
- Si la sonde tombe avant le moment du retrait, allez à l’urgence.
Entretien de votre sonde (tube) urinaire et sacs
Comment changer d’un sac à l’autre
- Videz votre sac d’urine (dans la toilette).
- Lavez vos mains.
- Déconnectez le nouveau sac et nettoyez l’embout avec de l’alcool à friction pendant 15 à 30 secondes, laissez le sac sur une serviette propre ensuite.
- Nettoyez la connexion du tube urinaire et de votre sac urinaire avec un nouveau tampon d’alcool pendant 15 à 30 secondes avant de les déconnecter.
- Déconnecter le tube urinaire du sac urinaire.
- Reconnecter le tube urinaire au nouveau sac urinaire.
- Protéger l’extrémité du tube non utilisé par un embout protecteur stérile.
- Fermez la pince et rattachez la bande autour de la cuisse.
- Lavez vos mains.
Il faut toujours
- Gardez les bouchons des sacs.
- Gardez les bouchons propres.
- Recouvrir les embouts avec les bouchons lorsqu’ils ne sont pas utilisés.
- Recouvrir l’embout du sac qui n’est pas utilisé avec un bouchon.
Comment nettoyer vos sacs
- Lavez vos mains avant de déconnecter le sac.
- Videz le sac et rincez-le avec l’eau du robinet (utilisez un petit entonnoir ou une tasse de plastique).
- Remplissez le sac avec une solution de vinaigre
- Agitez le sac avec la solution de vinaigre à l’intérieur. Suspendre le sac pendant 30 minutes.
- Videz le sac et séchez-le à l’air libre.
- Rangez-le dans un endroit sec.
- Lavez vos mains.
Remarque
Vous devez nettoyer vos sacs chaque jour. Vous pouvez utiliser les 2 sacs de drainage pendant 1 mois au maximum. Vous devrez ensuite en acheter de nouveaux, disponibles dans la plupart des magasins de fournitures médicales.
Suite au retrait de votre sonde
Reprenez vos exercices Kegels et adoptez de bonnes habitudes pour gérer vos fuites urinaires
- Ne prenez pas l’habitude d’aller aux toilettes « au cas où » et allez-y seulement lorsque vous en avez réellement besoin. La normale est aux 3-4 heures le jour et avant d’aller dormir.
- S’assoir lorsqu’on urine, aide à vider la vessie.
- Apprenez à serrer vos muscles pelviens – comme si vous vous reteniez d’uriner ou d’aller à la selle – avant d’éternuer, de tousser, rire ou se lever d’une chaise.
- Évitez de trop consommer d’alcool, de café, des colas, du chocolat et de l’aspartame qui sont des stimulants de la vessie.
- Pour éviter un étirement excessif du plancher pelvien, ne poussez pas trop fort lorsque vous allez à la selle. Adoptez une alimentation riche en fibres pour faciliter l’élimination.
- Insérez dans votre pantalon la plus petite protection possible.
- Lors de votre entraînement mictionnel, utilisez un calendrier mictionnel pour percevoir les mauvaises habitudes et régulariser votre cycle continence-miction.
Entretien de votre Jackson-Pratt
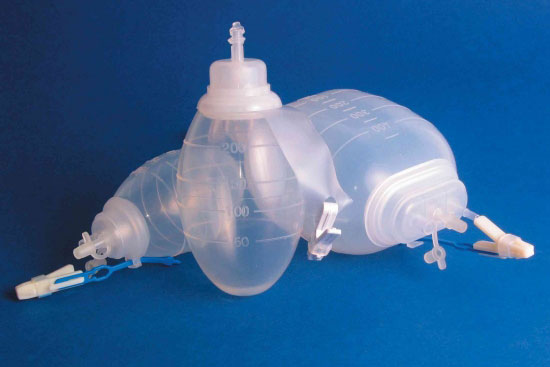
Le drain Jackson-Pratt est relié à un contenant qui ressemble à une grenade qu’on nomme une poire. Ce contenant contient du liquide qui draine de l’incision et ceci aide à la guérison. Cliquez ici pour voir la fiche d’entretien.
Au début, le liquide peut être teinté de sang. Après quelques jours, il y aura moins de liquide et la couleur du liquide deviendra jaunâtre.
Comment vider votre drain
- Lavez vos mains avant de toucher le drain.
- Ouvrez le bouchon. La poire reprendra sa forme. La poire du drain Jackson- Pratt est semblable à une tasse à mesurer.
- Notez cette quantité dans votre Journal du drain Jackson-Pratt
- Pressez la poire en vidant le contenu dans la toilette.
- Refermez le bouchon en maintenant la poire pressée.
- Relâcher la poire celle-ci se remplira de nouveau, lentement de liquide.
Les activités
La reprise des activités à la maison
- Continuez de marcher plusieurs fois par jour. Augmentez progressivement la distance jusqu’à ce que vous atteigniez votre niveau d’activité habituel. La plupart des patients n’ont pas beaucoup de restrictions.
- Ne conduisez pas tant que vous prenez des analgésiques.
- Évitez de lever des charges de 5-10 livres (2-4 kg) pour au moins 4 semaines afin de diminuer le risque d’hernie.
- Votre chirurgien décidera quand vous pouvez retourner au travail. Cela dépendra de votre guérison et du type de travail que vous faites.
- Vous retournerez au travail probablement quelques semaines après votre chirurgie à condition que vous n’ayez à lever des objets lourds.
- Attendre 6 semaines avant de pratiquer des sports exigeant des mouvements brusques (ex.: tennis, badminton, jogging, ski alpin) et y aller progressivement.
- Si vous êtes un mordu du vélo et que votre chirurgie s’est bien déroulée, qu’il n’y a pas de complication post-opératoire et que vous récupérer bien votre continence, vous pourriez enfourcher votre selle 8 à 12 semaines après l’opération. En fait, vaut mieux demander le feu vert à votre médecin.
Demandez à votre famille et à vos amis de l’aide
- Pour vos déplacements
- Pour la préparation des repas
- Pour la lessive
- Pour l’épicerie
- Pour le ménage
Pour la baignade
- Pas avant au moins 4 semaines. Il faut attendre le retrait des agrafes et des diachylons de rapprochement, des drains, la résorption des points fondants, l’arrêt de l’écoulement de la plaie…
Pour les voyages
- Locaux et régionaux: Au congé de l’hôpital à condition de faire des arrêts fréquents à toutes les heures.
- Internationaux: Évitez les destinations où les services médicaux sont difficilement disponibles (à discuter avec votre médecin).
Quand appeler votre médecin
Infection de la plaie
(Avisez votre chirurgien et avisez le CLSC de votre région si)
- Rougeur
- Chaleur
- Écoulement
- Gonflement
- Douleur
- Si frissons et fièvre (plus de 38,5oC ou 101,3oF), allez à l’urgence
Infection urinaire
(Avisez votre chirurgien et avisez le CLSC de votre région si)
- Sensation de brûlure en urinant
- Sensation persistante de vessie non vidée
- Sensation de pesanteur et un inconfort au-dessus du pubis
- Nombreuses mictions et urgences mictionnelles
- Si frissons et fièvre (plus de 38,5oC ou 101,3oF), allez à l’urgence
Sténose (rétrécissement) de l’urètre ou du col de la vessie
(Aviser votre chirurgien ou l’urologue de garde si)
- Difficulté à uriner
- Sensation de ne pas vidanger la vessie
- Diminution de la taille du jet urinaire
Thrombophlébite
(Présentez-vous à l’urgence et avisez votre chirurgien ou l’urologue de garde si)
- Douleurs et sensibilité d’un mollet qui augmentent lors de la marche
- Rougeur locale
Embolie pulmonaire
(Présentez-vous à l’urgence dans les plus brefs délais si)
- Douleur thoracique d’apparition soudaine qui peut ressembler à l’angine de poitrine
- Difficulté à respirer
- Fièvre
- Pouls rapide
- Toux
- Transpiration
Infections (diverses)
(Présentez-vous à l’urgence et avisez le CLSC de votre région si)
- Fièvre (plus de 38,5oC ou 101,3oF) à reprises consécutives avec un intervalle de 4 heures entre chaque prise
- Nausées, vomissements, diarrhée et ventre gonflé
Si votre sonde tombe avant sa date de retrait
(Présentez-vous à l’urgence dans les plus brefs)
- Ne réinsérez pas votre sonde si elle tombe; rendez-vous à l’urgence
- Ne permettez à personne de retirer votre sonde sans l’autorisation de votre chirurgien
Si vous êtes inquiet, que vous vous sentez de moins en moins bien d’heure en heure:
- Contacter INFO-SANTÉ au 811
- En cas d’urgence, contacter le 911
- Si vous n’arrivez pas à joindre votre chirurgien, rendez-vous à l’urgence.
Le suivi médical
 Son importance
Son importance
Certificat médical
Si vous avez besoin d’un certificat médical, n’oubliez pas de le demander directement à votre chirurgien, au moins la veille de votre congé de l’hôpital.
Suivi médical
Vous devriez voir votre urologue dans les 4-6 semaines après votre sortie de l’hôpital. Ensuite, vous le reverrez à des intervalles réguliers (3 à 6 mois). Après cinq années sans récidive, si tout va bien, on passe à un suivi annuel.
Taux de réussite
Il est impossible d’établir un taux de réussite général avec la chirurgie.
- Cela varie en fonction de chaque cas parce qu’il faut tenir compte du grade diagnostiqué de la tumeur, de son stade de dissémination et du taux d’APS avant le traitement.
- Moins ces données sont élevées, meilleures sont les chances que le patient soit définitivement tiré d’affaire.
Test de l’APS
Votre urologue fera chaque fois un dosage de l’APS puisque c’est le test qui prédit le mieux le risque de récidive du cancer de la prostate. Il fait aussi parfois un toucher rectal.
Votre taux d’APS
Après l’opération, le taux d’APS devrait être indécelable (0) puisqu’il n’y a plus de prostate pour produire l’antigène. À chaque rendez-vous de suivi, votre urologue évaluera trois paramètres:
- si le taux d’APS augmente
- combien de temps après l’opération cela s’est-il produit
- et combien de temps faut-il à ce taux pour doubler (c’est sa vélocité)
Récidive
Si le taux d’APS se met à monter, le médecin surveillera combien de temps il lui faut pour doubler. Plus ces périodes sont courtes, plus le risque de récidive est grand et plus cette récidive sera agressive. Par exemple, un taux d’APS qui recommence à monter huit mois après l’opération et qui double en six mois est beaucoup plus inquiétant qu’un taux d’APS qui commence à grimper trois ans après la chirurgie et qui met un an à doubler. Normalement, votre urologue sourcillera si votre taux atteint 0.1 et pourrait prendre la décision d’effectuer un traitement de rattrapage. Un taux d’APS à 0.2 indique que vous êtes officiellement en récidive.
Le cas échéant, la radiothérapie et/ou l’hormonothérapie pourront être prescrites.
Rémission
Vous serez suivi pendant au moins cinq ans après votre chirurgie. Après cinq années sans récidive, si tout va bien, les risques que le cancer revienne sont alors faibles.
Les effets secondaires
 Les problèmes les plus courants associés à la prostatectomie radicale sont l’incontinence urinaire, les troubles de l’érection et le rétrécissement du col de la vessie.
Les problèmes les plus courants associés à la prostatectomie radicale sont l’incontinence urinaire, les troubles de l’érection et le rétrécissement du col de la vessie.
L’incontinence urinaire
Après la chirurgie, pratiquement tous les hommes ont une période transitoire d’incontinence urinaire. Elle peut durer de quelques semaines à quelques mois (moyenne 3 à 6 mois). Pour certains hommes, la patience sera de mise, la récupération pouvant prendre plus de temps (6 à 9 mois) et même jusqu’à 2 ans. Elle varie d’une personne à l’autre selon le degré de la maladie, l’âge et l’état de santé. Elle disparaît en général avec le temps et avec la pratique de certains exercices spécifiques comme les Kegels.
Dans de rares cas, elle peut être permanente et nécessitera un implant par voie de chirurgie si vous êtes un bon candidat.
Le rétrécissement du col de la vessie
La suture entre la vessie et l’urètre peut cicatriser en entraînant une réaction de fibrose et un rétrécissement de l’urètre (moins de 5 % des cas) ce qui rend les mictions difficiles (jet urinaire faible et incontinence parfois) et, dans certains cas, douloureuses. Ce problème peut cependant être facilement corrigé. Il nécessite alors une intervention d’élargissement par les voies naturelles.
Les troubles de l’érection
Un certain pourcentage des hommes retrouve la fonction érectile de 6 à 36 mois après la chirurgie. La rapidité avec laquelle la fonction sexuelle s’améliore dépend de la fonction sexuelle d’avant l’opération, de l’âge, de l’état de santé général et de la préservation des nerfs érectiles pendant la chirurgie.
Chez certains hommes chez qui le chirurgien n’a pas pu préserver ces nerfs, il y a de fortes chances que le dysfonctionnement érectile persiste sans traitement.
Les traitements
Les traitements inclus les médicaments oraux tels que le sildenafil, le vardenafil et le tadalafil, la pastille MUSE, l’injection pénienne, la pompe à vide ou l’implant pénien par voie de chirurgie.
Réhabilitation pénienne
Il est conseillé de ne pas rester inactif sexuellement. La réhabilitation pénienne (faire en sorte que votre pénis puisse avoir une érection satisfaisante) est extrêmement importante suite à une chirurgie. Le mieux est d’avoir cette discussion avec votre urologue avant votre chirurgie.
Vos éjaculations
Après une telle opération, il n’y a plus d’éjaculation. On a enlevé les vésicules séminales et la prostate produisant le liquide séminal (sperme). C’est ce qu’on appelle un orgasme sec. L’absence de sperme cause, bien entendu, de l’infertilité.
Votre libido et vos orgasmes
Votre libido et les orgasmes demeurent. Il peut y avoir une petite fuite d’urine lors de la relation sexuelle parce que les sphincters se relâchent. Il est alors préférable d’uriner avant la relation sexuelle.
Rétrécissement du pénis
Certains hommes ont l’impression que la chirurgie radicale a fait rétrécir leur pénis. Il semble que ce ne soit pas vraiment le cas. Cette impression résulte peut-être du fait que, s’il reste longtemps sans érection, le pénis peut se rétracter faute d’afflux sanguin.
D’ailleurs, pour éviter que le manque de sang et d’oxygène ne cause une fibrose (un durcissement) des tissus péniens, on incite les hommes à avoir des érections le plus tôt possible après l’opération, avec ou sans traitements, pour accélérer la récupération des érections et réduire le risque de voir le pénis rétrécir.
Pour en savoir davantage sur l’incontinence ou sur la dysfonction érectile, consultez notre section sur les effets secondaires.
Suggestions et conseils
 Donnez-vous du temps
Donnez-vous du temps
- Il y a beaucoup d’information à retenir et n’essayez pas de le faire en une seule journée
- Vous allez sûrement avoir des questions. Écrivez-les pour les avoir en main lors de votre prochain rendez-vous.
- Votre corps a besoin de temps pour récupérer après la chirurgie
Prendre de saines habitudes de vie vous permettra de vous sentir mieux
- Mangez santé
- Dormez beaucoup
- Faites des activités que vous aimez et qui vous relaxeront
- Socialisez
Acceptez l’aide des autres, ils veulent votre bien
- Aide pratique
- Support émotionnel
- Déléguez des tâches si vous en avez trop ; n’en soyez pas gêné
Donnez aussi de votre temps et de l’attention aux autres
- Vos proches ont aussi besoin de réconfort
- Gardez une bonne communication
- Résolvez les problèmes lorsqu’ils surviennent
Votre Intimité
Après une prostatectomie radicale, de nombreux hommes ont dit avoir éprouvé à la fois des sentiments de bonheur, de tristesse et de peur et qu’ils avaient des sautes d’humeur.
Ils ont aussi souligné le besoin de continuer à avoir des relations intimes avec leur partenaire, malgré leur incapacité d’avoir des relations sexuelles complètes. Se toucher, s’embrasser, se tenir la main, se promener ensemble, se parler longuement et tout simplement être ensemble peut être profondément satisfaisant et vous aider à récupérer.
L’orgasme reviendra en temps et lieu. Nous vous recommandons de discuter ouvertement avec votre partenaire de vos préoccupations ou de vos pensées et d’en parler à votre urologue également.
Maintenir une sexualité épanouie
Points à retenir lorsque vous êtes prêts à reprendre vos activités sexuelles
- Il est conseillé d’attendre 4 semaines avant la reprise des relations sexuelles.
- Soyez prêts à l’imprévu. Riez lorsque cela arrive. La sexualité ne doit pas être une « affaire sérieuse » ou un « marathon ». Permettez-vous d’arrêter et de vous reposer si vous êtes fatigués.
- Les relations sexuelles ne doivent pas causer d’inconfort ou de douleur. Si cela arrive, parlez-en à une de nos infirmières ou votre médecin. La peur de la douleur peut engendrer des difficultés sexuelles.
- L’anxiété de performance peut se produire si vous êtes trop concentré sur votre érection.
- La peau est le plus grand organe sexuel et le cerveau est le plus important organe sexuel. En les utilisant, les possibilités d’activités sexuelles seront illimitées.
- Un diagnostic de cancer ou son traitement ne doit pas dicter ce qu’un homme peut faire ou ne pas faire. Utilisez votre imagination et l’humour pour explorer de nouvelles voies afin de garder votre intimité.
Questions à mon médecin
Voici des questions que vous pouvez poser aux membres de l’équipe de soins de santé au sujet de la chirurgie. Il peut être utile d’apporter cette liste lors de votre prochain rendez-vous chez le médecin afin d’y écrire les réponses.
Suite…
- Quelles sont les options offertes pour enlever le cancer? Quelle chirurgie recommandez-vous?
- Quels sont les avantages et les risques de la chirurgie?
- Comment la chirurgie est-elle pratiquée?
- Est-ce que des ganglions lymphatiques seront enlevés au cours de cette chirurgie? Si oui, pourquoi?
- Quel type d’anesthésie sera administré?
- Une transfusion sanguine sera-t-elle nécessaire pendant la chirurgie?
- Combien de temps durera la chirurgie?
- Y a-t-il une liste d’attente pour la chirurgie?
- Quelles sont les chances que le traitement soit efficace? Quand le saurons-nous?
- Une préparation est-elle nécessaire avant la chirurgie?
- Quels tests fait-on avant la chirurgie?
- Quels sont les effets secondaires possibles de cette opération? Quand pourraient-ils apparaître? En général, combien de temps durent-ils?
- Quels effets secondaires dois-je signaler immédiatement? Qui dois-je appeler?
- Que peut-on faire pour soulager les effets secondaires?
- Comment la douleur sera-t-elle soulagée après la chirurgie?
- Des soins infirmiers seront-ils nécessaires à la maison? Quels services à la communauté peuvent être utiles après la chirurgie?
- Un régime alimentaire spécial sera-t-il nécessaire?
- Y a-t-il des choses particulières à faire ou à ne pas faire?
- Cette chirurgie affectera-t-elle les activités habituelles? Si c’est le cas, pendant combien de temps?
- Combien de temps faut-il attendre pour avoir les résultats après la chirurgie?
- Qui expliquera les résultats après la chirurgie?
- D’autres traitements seront-ils nécessaires après la chirurgie? Si oui, de quel type s’agit-il?
- À quelle fréquence les visites de suivi sont-elles prévues? Qui est responsable du suivi après la chirurgie?
Nous sommes là pour vous
Vous avez des questions ou des préoccupations? Surtout, n’hésitez pas. Contactez-nous au 1 855 899-2873 pour discuter avec un de nos professionnels de la santé spécialisés en uro-oncologie. Ils sont là pour écouter, soutenir et répondre à vos questions, celles de votre famille ou de vos proches. C’est simple et gratuit, comme tous nos services d’ailleurs.
Prenez également le temps nécessaire pour consulter chacune de nos pages sur ce site Web, de même que notre chaine YouTube, question de vous familiariser avec la maladie, nos conférences et nos webinaires animés par des experts, les ressources disponibles, le soutien qui vous est offert, nos événements et les façons de vous impliquer pour faire avancer la cause.
Restez informé
Conférence qui pourrait vous intéresser
Pages de notre site qui pourraient vous intéresser
Vous voulez en savoir davantage? Vous n’avez qu’à cliquer sur un des liens ci-dessous.
Nouvelles de PROCURE qui pourraient vous intéresser
Chaque semaine, nous publions un article blogue. En voici quelques-uns pour vous.
- Avez-vous dit cancer de la prostate?
- Qu’arrive-t-il après mon diagnostic du cancer de la prostate?
- Je veux reporter mon traitement… Est-ce sage?
Notre comité de validation de nos pages Web
Notre équipe est composée d’urologues et d’infirmières certifiées en uro-oncologie ayant une connaissance approfondie du cancer de la prostate, de même que les maladies liées à l’appareil génito-urinaire. Voir nos collaborateurs en cliquant ici.
Sources et références
- Le cancer de la prostate – Comprendre la maladie et ses traitements; Fred Saad, MD, FRCSC et Michael McCormack, MD, FRCSC, 4e édition
- Société canadienne du cancer
- Prostate Cancer Foundation-PCF.org
- National Cancer Institute-USA
- American Cancer Society
- Memorial Sloan Kettering Cancer Center
- Prostate Cancer UK
Dernière révision médicale et éditoriale: juillet 2023
Rédigé par PROCURE. © Tous droits réservés


